飯田修先生(関西ろうさい病院)
早川直樹先生(国保旭中央病院)
株式会社島津製作所・テルモ株式会社共催 REAL座談会
日本には世界に比べても非常に長い歴史を持つ会社が多いわけですが、それは医療業界にも当てはまります。その代表格がテルモ株式会社(以下テルモ)と株式会社島津製作所(以下島津製作所)です。テルモは今年ちょうど100年、島津製作所は147年という非常に長い歴史を持っておられます。
テルモは、北里柴三郎博士らが発起人となって1921年(大正10年)に作られた、体温計を作る会社をもととした医療機器メーカーです。「学者は高尚な研究で自己満足してはいけない。これを実際に応用して社会に貢献することこそ本分である」という北里博士が生涯貫いたスピリッツを受け継ぎ、「医療を通じて社会に貢献する」を企業理念としています。創業時の目的は第一次世界大戦の影響で輸入が途絶えた良質な体温計の国産化で体温計の専業メーカーでしたが、1963年には日本初のディスポーザブル製品の製造にも乗り出し、1985年にラジフォーカス・ガイドワイヤーMを開発して心血管医療に参入されました。その他にも、人工心肺装置や人工血管などを販売し、心臓・心血管治療に大きな存在感を放つ、世界160以上の国と地域で事業を展開している日本発のグローバル企業です。
島津製作所もまた素晴らしい歴史を誇ります。創業は1875年(明治8年)で、初代の島津源蔵氏が京都で教育用理化学器械の製造業をはじめられたところが源流となります。「科学は人の役に立ってこそ価値がある」という初代の遺志を受け継いだ二代目の源蔵氏は、蓄電池のX線装置の開発に力を入れ、1918年に汎用型医療用X線装置を完成させます。近年になると高性能な血管造影装置を世に送り出し、2002年には社内研究所主任の田中耕一氏がノーベル化学賞を受賞するなど、島津製作所は技術力に定評のある内資のグローバル企業です。
よくみると、島津製作所の社章は鹿児島の島津家の家紋と非常に似ています。実は、薩摩の島津義弘公が、京都の伏見から帰国の途上に播州姫路の領地に立ち寄った際、初代源蔵の祖先が領地の検分などに尽力し、その誠意に対する感謝の印として義弘公から「島津の姓」と「丸に十の字(くつわ)の家紋」を贈呈されたと伝えられています。
さて、この歴史のロマンを感じさせる二つの企業には共通点があります。それは「科学力で国民を幸せにしたい」という想いで、図らずも両社とも心血管を低侵襲で治療するというところに開発の焦点を合わせてきたところです。テルモはカテーテル治療をいかに低侵襲かつ効果的に行うか、島津製作所はいかに被ばく線量や造影剤量を低減させつつ最高レベルの画像を得るか、そして両社ともユーザーの使いやすさの追求というところで多くの工夫を行ってきました。そのような低侵襲を目指している我が国屈指の老舗である両社が我々の『NPOリアルワールドデータを構築し明日の医療を支援する会』の趣旨に賛同していただきました。今回は、未来的で低侵襲なEVTについての意見交換を行い、将来像を占いました。

NPOリアルワールドデータを構築し明日の医療を支援する会
中村正人
低侵襲治療の追求
中村:
今日ではEVTにおいても低侵襲がキーワードとして挙げられるようになりました。なかでもR2PはEVTを低侵襲で行うことを目指し開発されたたものであり、今回はこのシステムについて意見交換をしたいと思います。
早川:
曽我先生や飯田先生の発表のとおり、EVTはiliac領域に関して外科的治療に対して十分比較できる成績が残されています。したがって、各種ガイドラインでもiliacへのインターベンションは第一選択とされています[1]。
EVTではaorto-iliac領域が開いていないと非常に苦労します。例えばいわゆるLeriche症例は冠動脈疾患の合併率も非常に高いことが報告されています[2]。手術となるとリスキーですが、EVT+PCIという戦略が取れると低侵襲という観点では良策であろうと思われます。
一方、OMOTENASHIのサブ解析では施設ごとの成績にばらつきがありますし、成績に対するIVUS有効性も明らかではありませんでした[3]。Iiliac領域にはまだまだ課題があるのではないかと考えています。
中村:
課題となるのはどのような病変でしょうか。
早川:
やはりCTOですね。どうしても穿刺部合併症のリスクの高いところを穿刺しなければいけないため合併症が多くなりがちです。また鼠径アプローチとなると尿バルーンを入れざるをえず、尿路感染症など現場で困る問題が出てきます。R2Pシステムのアクセスサイトはradialですから、これまで頭を悩ませていたリスクがかなり減ると期待できます。
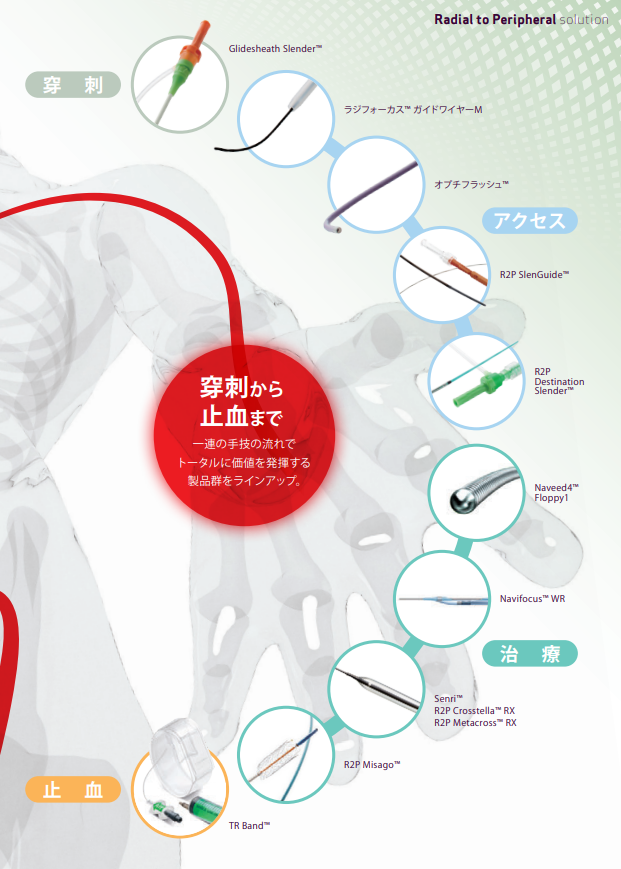
https://esm.terumo.co.jp/products/pdf/r2p.pdf より
R2Pシステムの特徴を知る
中村:
R2Pを使うとき注意するところはどのようなところですか。
早川:
デバイスの外径は知っておくべきだと思います。シースレスタイプのR2P Destination Slenderは、アウターが2.5mm径、それに対して、R2P SlenGuide自体の外径はシャフト基部で2.37mmとR2P Destination Slenderよりも細いですが、シースとの組み合わせての使用となるため刺入部の外径はR2P Destination Slenderと比較すると若干太くなります。
両者を比べると、耐キンク性はR2P Destination Slenderが優れているように感じますので、蛇行が強いならR2P Destination Slender、通常の症例、特に橈骨動脈が太いなら、刺入部がシースで固定され安心感のあるR2P SlenGuideという使い分けがよいと思われます。
そのほか、併用可能なデバイスについて理解しておく必要あります。例えばR2Pシステムに使われているMisagoステントはEIAからCIAまで対応でき、しかもシャフトの長さは200cmなので、ひととおりの治療ができます。またIVUSに関しては、有効長が150cm以上あるものがよいでしょう。
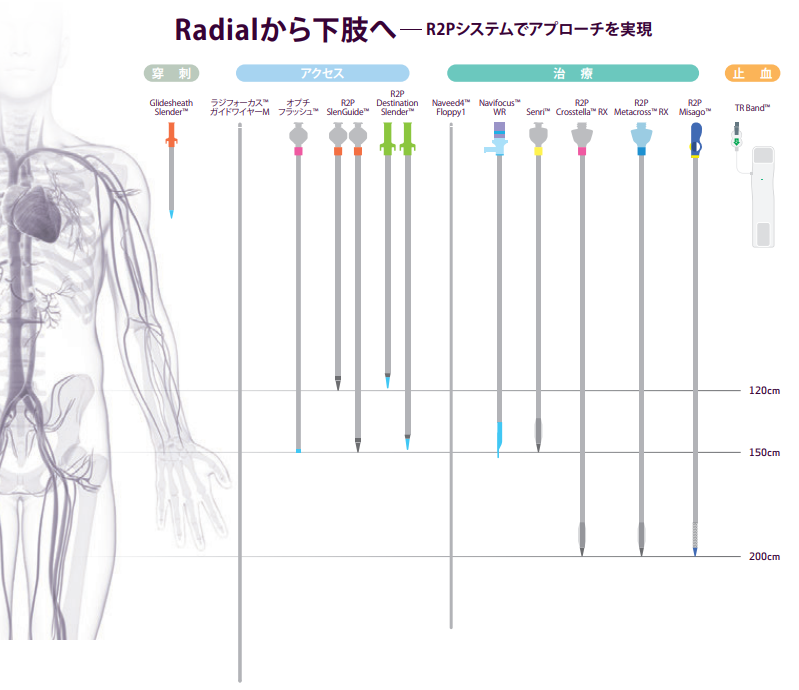
https://esm.terumo.co.jp/products/pdf/r2p.pdf より
これは一つのTipsになるかもしれませんが、R2Pは左右の橈骨動脈のどちらから行うかということに注意してみるとよいと思います。術者の被ばくや操作性を見ると右からが有利ですが、左手アプローチの際にカテ台の右で手技をするとFPDの下に術者の頭が入り込み、頭部と管球が近くなるので頭部の怪我や被ばくの可能性が高まる危険性があります。しかし、R2Pシステムの到達距離を考えると左からが有利のように思われます。当院では比較的左からが多い状況ですね。また当院ではエコーを見てから造影することが多いですが、まず5~6Frの細いシースで造影した後、実際のガイディングシースを入れるなどの工夫をしています。状況や好みでシースレスシステムにするのもよいでしょう。ただ、最も重要になるのは術前のCTです。できれば造影CTを撮ってshaggy aorta、石灰化やプラークの状況などを評価しておくことをお勧めします。

R2Pが向いている症例
飯田:
症例の適応に関して、何か注意しているところはありますか。
早川:
シンプルなiliac病変、CFA症例はよい適応だと考えています。シンプルなiliac狭窄症例では特にshaggy aortaなどの問題がなければ、積極的にR2Pを行うことを考えてよいと思います。さらに翌日退院も可能ですから、病院の入院コントロール面においても便利でしょう。
あとは両側のCFAに病変がある症例もよい適応と考えます。R2Pから両サイドにDCBを施行して治療することができています。SFAに関しては、システム上はMisagoステントを使うことでdistalまで治療可能ですが、開存率等を考えてDCBにするか、ドラッグテクノロジーも使いたいところだと思います。ただし、遠位塞栓などが起きた場合は同側あるいは対側からもう一つシステムを取らなければいけないというところは知っておくべきところでしょう。
飯田:
そうなると、現状の適応としてはiliacの単純病変となるのでしょうか。
早川:
複雑な症例であっても、R2Pシステムに追加して大腿動脈から逆行性にマイクロシースあるいは3~4Frという細いシースを組み合わせることで、低侵襲での治療が可能になります。R2Pだけにこだわって手技を長引かせるよりは、逆行性をうまく組み合わせるというのがポイントになると考えています。
例えばCIAのjust proximalからの症例は、通常ならfemoralアプローチで下肢からステントを入れたい症例です。こういった症例はバックアップがポイントになるので、アングルタイプの4~5Frのカテーテルをサポートに使うとバックアップがとりやすいと思われます。
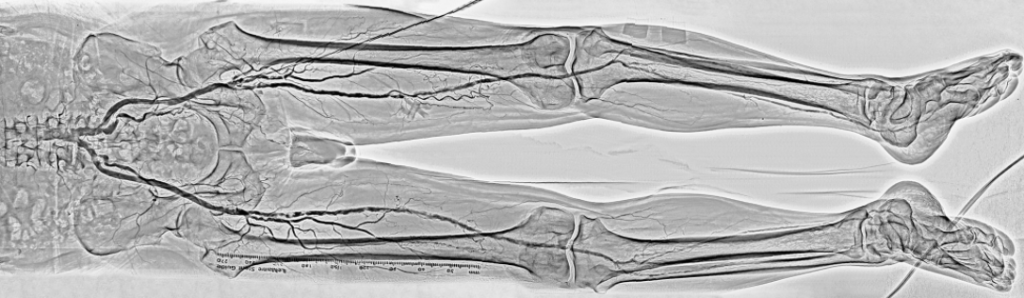
さらに、術前の造影CTとアンギオの情報をフュージョンさせて3Dロードマップを作製するなどイメージングを用いることで、複雑な症例であってもR2Pをより簡単に施行することができ、低侵襲に複雑症例の治療が可能となります。冠動脈専用機ではなく汎用機であれば基本的にできると当院の技師も言っています。例えば足の血管を一気に見ることができる機能を備えたTriniasはこうした治療に非常に向いているのではないでしょうか。
中村:
なるほど。本座談会の前に行われたR2PのデモンストレーションでもTriniasはよい感じで動いていましたね。動作も早いし、画像もとても精緻でした。
早川:
R2Pは、基本的にシンプルな病変で大動脈に問題がないもの、またfemoralのアクセスサイトに問題がある症例には特に向いているシステムだと感じますし、それだけでなく安静に問題がある患者さんや入退院コントロールにもよいと思います。CTOに関しては、R2Pに固執するのではなく、順行性戦略の一つとして考えるということがポイントです。SFA領域に関しても、proximalはDCBも含めて治療できます。
操作性とシステムの長さに制限がありますが、うまく使いこなすと患者さんや病棟からはすこぶる好評ですので、低侵襲EVTのニーズの高さを感じます。RadialからのEVTを可能にするR2Pは、アクセスサイトの合併症低減、患者さんの安静への寄与、femoralに病変があってアクセスサイトの確保が難しい場合でも治療を行いやすいなど、様々なメリットがあります。一方でshaggy aorta、バックアップの問題、ワイヤーの操作性、デバイスのリミテーションなどはデメリットといえます。
中村:
R2Pのメリット・デメリットをしっかり把握して使いこなせば、低侵襲なEVTが実現できるということですね。出血性合併症が減ることと患者さんにとって簡便であることは大きなメリットだと思いますが、飯田先生はどうお考えですか。
飯田:
早川先生とほぼ同じ感覚を持っています。私がこのシステムを知った時、femoralアプローチで慣れている分、なぜわざわざ遠回りしてradialからなのかと思いました。
中村:
バックアップや距離を考えると、わざわざradialからやる意味があるのかというのがたぶん一般的な考え方だと思います。でも、実際にやってみると、意外にいけるなという感じになっていくのかもしれません。その他の注意点はあるのでしょうか。
飯田:
石灰化は非常に難しいと思います。システム上、パフォーマンスはfemoralアプローチで得られるものの80%ぐらいですので、簡単な狭窄でも時間がかかるケースがあります。蛇行と石灰化はシビアな問題点だと感じます。
左右のどちらの手からアプローチするのか
中村:
先ほど早川先生は、デバイスの距離の制限があるので左側から手技をされるということでしたね。
早川:
手技の90%近くが左からですね。
飯田:
私は手技のやりやすさから右ですね。
中村:
左は頭を通らないけれども、反転しなければいけないので、デバイスが大動脈に落ちることがありますね。右側からだとそういうことはほとんどありませんか。
飯田:
あるにはあります。ただ、手技のやりやすさと被ばくの問題を天秤に掛けないといけないと思うのです。透視を考えると、患者さんと我々の双方にとってよいのは右だと思うので、右でやることが多いです。
早川:
左側に立つ場合は術者の被ばく量が多いのですが、Trinaisは低線量での性能がよいと定評があります。また穿刺してからワイヤーを送るときに患者さんに動いてもらうというデメリットを消すには、広いフラットパネルかつ手首までシームレスに追従する性能が重要になります。また、Trinasには、SCORETM RSMというDSAなのに非常に動きに強いアプリケーションや、下肢のように長い被写体でも長手·横手方向に自由にパンニングしながら撮影を行い、撮影後に自動で長尺画像を作成するSCORETM Chase というアプリケーションが搭載されています。ユニークなロードマップ機能もあり、EVTに取り組んでいるものとして使いやすさと高い安心感が得られるのではないでしょうか。
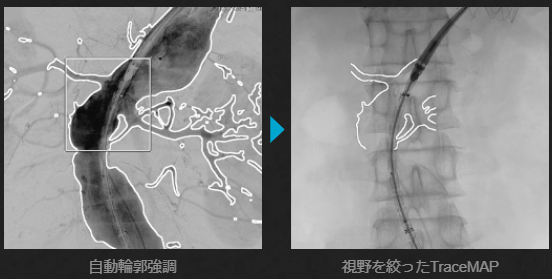
https://www.med.shimadzu.co.jp/minimallyinvasive/product/trinias/より
中村:
特にR2Pはルートが長いので、それをきれいにトラッキングしつつ被ばくを抑えるというのは、この治療を進める上で理想的です。飯田先生の施設にはTriniasが導入されていたかと思いますが、実際の使用感はどうですか。
飯田:
ステントの位置だけを止めてモニター上に表示するSCORETM StentViewが出たときは技術が進歩したなぁと感じたことを思い出します。PCIにおいても、昨今の低プロファイル化されたステントでもくっきりと描出されます。EVTは見る範囲が多く、デバイスのデリバリーや距離を確認する場合は血管造影装置を見ることが一番簡便ですし、透視で治療戦略を決めるまでの情報が十分に手に入れば、それが誰にも一番よいのかもしれません。そういう意味でもTriniasは使い勝手のよい装置だと思います。
R2Pシステムをどう使うか

中村:
シース+ガイドでいくか、シースレスでいくか。早川先生はどのくらいの割合ですか。
早川:
患者さんに対するストレスを考えて、いまはDestination SlenderとSlenGuideが6:4ぐらいです。
飯田:
SlenGuideはよいガイディングカテーテルですが、私はDestination Slenderが使える症例が経橈骨動脈アプローチに向いていると考えています。最初はR2P SlenGuideからR2Pを始めたのですが、R2P Destination Slenderは滑りも非常に良く、患者さんもあまり痛がらないということがわかってきたので、徐々に移行してきている状況です。
中村:
麻酔をかけない状態でもそんなに痛がらないですか。私は最初にDestination Slenderを使ったときにものすごく痛がられて結局femoralアプローチになった経験があって、最近はSlenGuideが多いですね。
飯田:
昔の7Frのシースを抜くときに悶絶されていた経験があったので、Destination Slenderの119cmを入れるというのは考えられないと思っていました。でも、よく濡らすとR2P Destination Slenderも案外悪くない。
中村:
これも経験が非常に重要になりますね。やはり固定観念にとらわれてしまうのが一番良くない。ただ、バイディレクショナルなアプローチの可能性があるときに、femoralを消毒して準備しておいてもらったほうが、より簡便かなと思います。皆さん、デバイスのデリバリー時に気を付けていることはありますか。
飯田:
病変次第ですが、ステントシステムに合わせて0.035inchのシステムに替えることは多いですね。でもステントを置いたあとに0.035inchのバルーンを持っていっても通らないときもあって、0.014inchに替えようと思ったら、それも難しい時がありますね。
中村:
私もそうですね。0.035inchのワイヤーにしてステントを入れたのに、また0.014inchのシステムに替えてpost dilatationをやらなければいけなかったりする。また、aortaやiliacの前後の蛇行は思ったよりも引っかかりますよね。
早川:
蛇行のあるものは0.035inchのシステムのほうがよいと思います。
飯田:
そうですね。私はスティッフワイヤーを使うこともあります。
複雑なCTOに対してR2Pは不向き
中村:
CTOの複雑化病変に対するアプローチについてはどうでしょうか。
飯田:
CTOは手技成功率と合併症率が重要視されるところなので、私は確実性を取ってfemoralやbrachialを使います。
中村:
IVUSはどう使われていますか。
早川:
狭窄は主に造影で見ています。CTOではIVUSも使うので、造影とIVUSの両方で見ます。
飯田:
SFAにはIVUSが必須といえますが、私はiliacに対してはあまり使っていません。手技のサクセスはある程度造影でわかるのではないでしょうか。
中村:
そうなるとステントは10mm径までラインナップされていることがアドバンテージになりますね。
出血性合併症の低減につながるRadialからのアプローチ
中村:
PCIではMATRIX試験で死亡率に差が出ていますが、死亡につながらなくとも、EVTでは出血合併症は多いと思います。これについてはどう考えるべきでしょうか。
早川:
後腹膜出血など重篤な出血合併症が発生すると入院経過は悪く、実際にそれを契機に感染や抗凝固のトラブル、脳梗塞を起こすといった経験はあります。やはり、合併症は少ないに越したことはないかなと思っています。
飯田:
Femoralからやらざるをえなかった症例は、高度の動脈硬化や、出血合併症が貧血につながるような背景があるかもしれません。アプローチサイトのインパクトでどういうことができるかは考える必要性があると思います。
中村:
Radialからのアプローチができるような症例でのRCTを行って、femoralアプローチのデメリット、被ばくを含めた検討、手技時間の検討が必要なのかもしれません。止血に関してはradialアプローチにはメリットが感じられると思いますが、いかがでしょうか。
飯田:
Radialは確実に止血できますからメリットは大きいと感じます。ただ今のところ、R2Pを軽症から中等症に対するスタンダードなアプローチとするためのエビデンスが不足しています。この世界は進化も早いので、次のステップにつながるエビデンスを知りたいし作りたいですね。
中村:
そういう意味ではリアルワールドの成績を評価するCOMFORT試験を飯田先生が中心となって進行中です。おっしゃるように、進歩のスピードに負けずにエビデンスを早く出さないといけませんよね。多くの先生に協力してもらってできるだけ早く集めて、同じ考え方の間にデータをまとめて次のステップに進めることが大切だと強く感じます。
飯田:
治療戦略は時代によって変わるので、データ集めに時間がとられすぎると何を評価しているかわからないですから、できるだけ早くまとめたいと考えています。
中村:
Aorto-iliacも、femoralからいけば当然過去のデータに基づいていて、それをブレークスルーするというか、新しいものであるということを知るためには、新鮮な目で見るようにしなければいけないなと思います。EVTをradialから行うというアイデアの具現化、低被ばくでありながら造影剤の低減にもつながる全身の血管を一気にトレースするテクノロジー。長い歴史を持つ国産医療機器メーカーの独自のこだわりと、医療に貢献するべく開発に力を入れていることに頭の下がる想いです。このようなイノベーションは我々インターベンショニストに新たな活力を与えてくれますし、インターベンション治療に新たな一石を投じるものとなるでしょう。『NPOリアルワールドデータを構築し明日の医療を支援する会』として、由緒ある我が国の医療機器メーカーの挑戦を実感することができて非常に有意義でした。飯田先生、早川先生、本日はどうもありがとうございました。
本座談会のCOIについて
*)中村正人先生は、株式会社島津製作所から監修料等を受領しています。
*)飯田修先生・早川直樹先生は、テルモ株式会社から監修料等を受領しています。
一般的名称:中心循環系ガイディング用血管内カテーテル 販売名:R2PデスティネーションSL 医療機器承認番号:23000BZX00186
一般的名称:中心循環系ガイディング用血管内カテーテル 販売名:R2Pスレンガイド 医療機器承認番号:22900BZX00060
一般的名称:心臓用カテーテルイントロデューサキット 販売名:グライドシーススレンダー 医療機器承認番号:22500BZX00524
一般的名称:血管用ステント 販売名:ミサゴ(適応:「SFA」) 医療機器承認番号:22400BZX00463
一般的名称:腸骨動脈用ステント 販売名:ミサゴ2(適応:「SFA/Iliac」・「Iliac」) 医療機器承認番号:23000BZX00110
一般的名称:据置型デジタル式循環器用X線透視診断装置
販売名称:血管撮影システム Trinias
製造販売認証番号:224ABBZX00053000
文献
[1]2017 ESC Guidelines on the Diagnosis and Treatment of Peripheral Arterial Diseases , in collaboration with the European Society for Vascular Surgery (ESVS). Aboyans V, et al. Euro Heart J. (2018) 39, 763–821
[2]Five-Year Patency and its Predictors after Endovascular Therapy for Aortoiliac Occlusive Disease. Nanto K, et al. J Atheroscler Thromb, 2019; 26: 989-996
[3-1]Impact of Hospital Volume on Clinical Outcomes after Aortoiliac Stenting in Patients with Peripheral Artery Disease. Iida O, et al. J Atheroscler Thromb, 2020; 27: 516-523
[3-2]Intravascular Ultrasound Imaging During Aortoiliac Stenting : No Impact on Outcomes at 1 Year. Tsujimura T, et al. J Endovasc Ther. 2021 Feb;28(1):139-145